Conjuntivite significa inflamação da conjuntiva. Conjuntiva é um tecido que reveste a parte branca do olho (chamada esclera). Os sintomas da conjuntivite são muito inespecificos e podem parecer com outras doenças. A conjuntivite pode ocorrer por diversos motivos. De modo geral classificamos a conjuntivite em infecciosa e alérgica.
Tipos de Conjuntivite:
1- Infecciosa : Pode ser causada por vírus (conjuntivite viral) ou por bactérias (conjuntivite bacteriana)
Conjuntivite Viral: É disparada a forma mais comum de conjuntivite. A transmissão é grande e rápida. Antibióticos não fazem qualquer efeito e não precisam ser usados. A deonça é autolimitada, ou seja, melhora sozinho mesmo que não façamos nada.
Conjuntivite bacteriana: É um forma menos comum da doença. Geralmente apresenta uma secreção mais intensa e mais grossa, parecida com pus. As bactérias mais comuns são: Staphylococcus aureus, Haemophilus influenzae, Streptococcus pneumoniae e Pseudomonas aeruginosa. É preciso usar antibióticos para curar essa forma de conjuntivite.
2 -
Conjuntivite Alérgica: Ocorre quando o paciente apresenta alergia nos olhos. Pode se parecer muito com a conjuntivite infecciosa mas essa forma
não tem risco de transmissão para outras pessoas. Um sintoma bem característico é a
coceira intensa nos olhos.
Para sabe mais sobre a conjuntivite alérgica clique aqui
Sintomas da Conjuntivite
O quadro geralmente se inicia com sensação de areia nos olhos, ardência e lacrimejamento. Rapidamente o olho fica vermelho, as pálpebras podem inchar, aparece muita secreção (que pode ser tipo pus ou remela ou tipo lágrima) e as vezes até dor nos olhos.
Como regra geral, nessa fase da doença, a visão não fica prejudicada.
É importante lembrar que nem todas as pessoas com conjuntivite apresentam todos esses sintomas. Algumas ficam só com o olho vermelho mas sem sentir nenhum incomodo, outras quase não apresentam secreção.
Da mesma forma, nem toda pessoa com olho vermelho, irritação nos olhos e lacrimejamento tem conjuntivite. Outras doenças podem se manifestar dessa mesma forma. Só uma avaliação médica pode determinar o diagnóstico correto.
Normalmente, a doença aparece em um dos olhos e depois de alguns dias o outro olho também é acometido.
 |
| Conjuntivite |
Como se pega conjuntivite?
Como explicado acima, a conjuntivite alérgica não passa de pessoa para pessoa mas as formas infecciosas, seja viral ou bacteriana passam. A transmissão ocorre por contato direto, ou seja, não passa pelo ar. É preciso que a pessoa toque a outra ou pegue algum objeto que foi tocado pela pessoa contaminada. Ou seja, se você usa uma toalha que foi usada por uma pessoa com conjuntivite ou usa o mesmo talher usado por ela, você corre sério risco de ter a doença.
Na conjuntivite viral, o vírus pode ser transmitido pelo espirro ou pela tosse e causar infecção.
Apesar da infecção ser apenas nos olhos, o vírus ou a bactéria está nas mãos, no rosto e em qualquer outra parte da pessoa contaminada.
Como evitar a transmissão da conjuntivite? Como se prevenir da conjuntivite ?
> A pessoa contaminada deve adotar alguns métodos para evitar passar a doença para outra pessoas.
> Lavar sempre as mãos, principalmente depois de mexer nos olhos ou pingar os colírios
> Só usar lenço de papel para limpar os olhos e descarta-lo depois. Não usar lenços de pano
> Evitar cumprimentar ou beijar as pessoas
> Não compartilhar toalhas, fronhas, talheres etc.. com outras pessoas
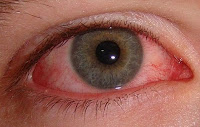 |
| Conjuntivite leve a moderada |
Lembre-se que a transmissão da conjuntivite pode ocorrer por vários dias mesmo depois de iniciado o tratamento. Enquanto seu olho estiver vermelho ou com secreção você pode transmitir a conjuntivite para outras pessoas.
Quando tempo dura a conjuntivite?
Depende muito do tipo de conjuntivite, da força do vírus ou da bactéria e da defesa (imunidade) da pessoa contaminada. Em geral, a doença começa leve e depois de 1 ou 2 dias fica mais intensa. O 3º e 4º dia da doença constumar ser os piores e em torno de 7 a 10 dias a doença já acabou. Entretanto, há casos que duram 2 semanas ou mais.
Isso vale para a forma viral, pois na forma bacteriana e na alérgica o tempo da doença vai depender de quando o tratamento foi começado.
Tratamento da Conjuntivite Como a maioria dos casos é causada por vírus não precisamos de nenhum medicamento específico, apenas medidas gerais.
1 – Higiene: Lavar sempre os olhos com água filtrada ou soro fisiológico a 0,9%. De preferência gelado. Se o olho amanhece inchado, pode-se fazer compressas de soro gelado para diminuir o inchaço.
2 – Lavar sempre as mãos e fazer as outras medidas listadas acima para não transmitir para outra pessoas.
3 – Em casos mais sintomáticos, com mais dor, podemos usar colírios de antiinflamatórios (não antibióticos!) ou até antiinflamatórios comprimidos.
4 – Usar óculos escuros ajudam a diminuir a sensibilidade à luz.
É muito freqüente vermos pessoas usando colírios para conjuntivite, as vezes medicamentos fortes, sem necessidade, inclusive alguns antibióticos passados por médicos generalistas ou pediatras. Esses remédios, além de desnecessários, podem trazer efeitos colaterais. Se você estiver com suspeita de conjuntivite procure um oftalmologista. O uso indiscriminado de antibióticos é uma prática nociva a saúde pública e por isso, o ministério da saúde exige que a venda de antibióticos nas farmácias seja feita com retenção da receita médica, que deve ser feita em 2 vias pelo médico.
Para casos de
conjuntivite alérgica é necessário identificar a causa da alergia e usar colírios específicos para alergia. Existem algumas opções no mercado e a melhora é rápida. De novo, só use esses colírios caso tenham sido prescritos pelo seu médico.
Leia mais sobre a conjuntivite alérgica clicando aqui
Estou com Conjuntivite! Devo faltar ao trabalho ou a escola?
Como já foi dito, a conjuntivite viral ou bacteriana é altamente contagiosa. Por isso devemos evitar que as pessoas contaminadas entrem em contato com outras pessoas e transmitam a doença. Logo, é importante que a pessoa se afaste do trabalho ou da escola até que a doença esteja curada.
No caso da conjuntivite alérgica não há necessidade de afastamento do trabalho ou do colégio.
O que é membrana ou pseudo membrana?
Em alguns casos raros de conjuntivite viral, a inflamação é tão intensa que se formam membranas inflamatórias que ficam aderidas na parte interna das pálpebras. Essas membranas precisam ser retiradas pelo oftalmologistas e iniciado colírios de corticóide para evitar que elas se formem novamente.
Esses casos muitas vezes evoluem para formação de cicatrizes na córnea e que podem até abaixar a visão.
Infelizmente nos últimos anos temos vistos esses casos se tornarem mais comuns.
 |
| Conjuntivite com membrana |
Conjuntivite neonatal ou conjuntivite em recém nascidos.
O CID 10 (código internacional de doenças) da Conjuntivite é H10.0 ou H10.1
Nesse começo de 2011, está acontecendo um surto de conjuntivite em várias cidades do país. Nesse momento, é fundamental adotar as medidas de higiene para não transmitir a conjuntivite e não pegar a conjuntivite. Leia o tópico de novo, especialmente as medidas de prevenção e não faça automedicação. Não use colírio para conjuntivite sem recomendação médica
Quer saber mais sobre Olho Seco?